В блокаторы механизм действия. Побочные эффекты бета-блокаторов
Препараты с важными терапевтическими эффектами широко используются специалистами. Они применяются для лечения кардиальных заболеваний, которые являются самыми частыми среди остальных патологий. Эти недуги чаще других приводят к смерти пациентов. Лекарствами, которые нужны для лечения данных заболеваний, являются бета-блокаторы. Список препаратов класса, состоящий из 4-х разделов, и их классификация представлены ниже.
Оглавление [Показать]
Классификация бета-блокаторов
Химическое строение препаратов класса неоднородное и от него клинические эффекты не зависят. Гораздо важнее выделить специфичность к определенным рецепторам и сродство к ним. Чем выше специфичность к бета-1 рецепторам, тем меньше побочных эффектов лекарственных веществ. В связи с этим полный список препаратов бета-блокаторов рационально представить так.
Первое поколение препаратов:
- неселективные к бета-рецепторам 1-го и 2-го типов: «Пропранолол» и «Соталол», «Тимолол» и «Окспренолол», «Надолол», «Пенбутамол».
Второе поколение:
- селективные к бета-рецепторам 1-го типа: «Бисопролол» и «Метопролол», «Ацебуталол» и «Атенолол», «Эсмолол».
Третье поколение:
- Селективные бета-1-блокаторы с дополнительными фармакологическими свойствами: «Небиволол» и «Бетаксалол», «Талинолол» и «Целипролол».
- Нелективные бета-1 и бета-2-блокаторы с дополнительными фармакологическими свойствами: «Карведилол» и «Картеолол», «Лабеталол» и «Буциндолол».
Данные бета-блокаторы (список препаратов см. выше) в разные времена были основной группой лекарств, которые применялись и применяются сейчас при заболеваниях сосудов и сердца. Многие из них, преимущественно представители второго и третьего поколений, применяются и сегодня. За счет их фармакологических эффектов удается контролировать частоту сокращений сердца и проведение эктопического ритма к желудочкам, уменьшать частоту ангинозных приступов стенокардии.
Пояснение к классификации
Наиболее ранними лекарствами являются представители первой генерации, то есть неселективные бета-адреноблокаторы. Список лекарств и препаратов представлен выше. Эти лекарственные вещества способны блокировать рецепторы 1-го и 2-го типов, оказывая как терапевтический эффект, так и побочный, который выражается бронхоспазмом. Потому они противопоказаны при ХОБЛ, бронхиальной астме. Наиболее важными препаратами первого поколения являются: «Пропранолол», «Соталол», «Тимолол».
Среди представителей второго поколения составлен список препаратов бета-блокаторов, механизм действия которых связан с преимущественным блокированием рецепторов первого типа. Они характеризуются слабым сродством к рецепторам 2 типа, потому редко вызывают бронхоспазм у пациентов с астмой и ХОБЛ. Наиболее важными препаратами 2-го поколения являются «Бисопролол» и «Метопролол», «Атенолол».
Третье поколение бета-блокаторов
Представители третьего поколения – это самые современные бета-блокаторы. Список препаратов состоит из «Небиволола», «Карведилола», «Лабеталола», «Буциндолола», «Целипролола» и других (см. выше). Самыми важными с клинической точки зрения являются следующие: «Небиволол» и «Карведилол». Первый преимущественно блокирует бета-1 рецепторы и стимулирует выделение NO. Этим обуславливается расширение сосудов и снижение риска развития атеросклеротических бляшек.
Считается, что бета-блокаторы - лекарства от гипертонии и заболеваний сердца, тогда как «Небиволол» - это универсальный препарат, который хорошо подходит для обеих целей. Однако его стоимость несколько выше, нежели цена остальных. Схожим по свойствам, но чуть более дешевым, является «Карведилол». Он сочетает свойства бета-1 и альфа-блокатора, что позволяет снижать частоту и силу сокращений сердца, а также расширять сосуды периферии.
Эти эффекты позволяют контролировать хроническую сердечную недостаточность и гипертензию. Причем в случае с ХСН «Карведилол» - препарат выбора, потому как еще является антиоксидантом. Потому средство препятствует усугублению развития атеросклеротических бляшек.
Показания к применению препаратов группы
Все показания к применению бета-блокаторов зависят от определенных свойств конкретного препарата группы. У неселективных блокаторов показания более узкие, тогда как селективные более безопасны и могут применяться шире. В целом, показания являются общими, хотя они ограничиваются невозможностью применения лекарства у некоторых пациентов. Для неселективных препаратов показания следующие:
- инфаркт миокарда в любых периодах, стенокардия напряжения, покоя, нестабильная стенокардия;
- фибрилляция предсердий нормоформа и тахиформа;
- синусовая тахиаритмия с проведением на желудочки или без него;
- сердечная недостаточность (хроническая);
- артериальная гипертензия;
- гипертиреоз, тиреотоксикоз с кризом или без него;
- феохромоцитома с кризом или для базовой терапии заболевания в предоперационном периоде;
- мигрень;
- аневризма аорты расслаивающаяся;
- алкогольный или наркотический абстинентный синдром.
Из-за безопасности многих лекарств группы, особенно второго и третьего поколений, список препаратов бета-блокаторов часто фигурирует в протоколах лечения заболеваний сердца и сосудов. По частоте применения они практически одинаковы с ингибиторами АПФ, которые используются для лечения ХСН и гипертензии с метаболическим синдромом и без него. Вместе с мочегонными средствами эти две группы препаратов способны увеличивать продолжительность жизни при хронической кардиальной недостаточности.
Противопоказания
Бета-блокаторы, как и прочие препараты, имеют некоторые противопоказания. Причем, поскольку лекарства воздействуют на рецепторы, они более безопасны, чем ИАПФ. Общие противопоказания:
- бронхиальная астма, ХОБЛ;
- брадиаритмия, синдром слабости синусового узла;
- предсердно-желудочковая блокада II степени;
- симптоматическая гипотензия;
- беременность, детский возраст;
- декомпенсация сердечной недостаточности – ХСН II Б-III.
Также в качестве противопоказания выступает аллергическая реакция в ответ на прием блокатора. Если на какой-либо препарат развивается аллергия, то замена лекарства на другое решает проблему.
Эффекты клинического применения препаратов
При стенокардии препараты значительно уменьшают частоту ангинозных приступов и их силу, снижают вероятность развития острых коронарных событий. При ХСН лечение бета-блокаторами с ингибиторами АПФ и двумя мочегонными средствами увеличивает продолжительность жизни. Лекарства эффективно контролируют тахиаритмии и угнетают частое проведение эктопических ритмов на желудочки. В общей сложности средства помогают контролировать проявления любых заболеваний сердца.
Выводы о бета-блокаторах
«Карведилол» и «Небиволол» - это лучшие бета-блокаторы. Список препаратов, которые проявляют преимущественную активность к бета-рецепторам, дополняет перечень основных терапевтически важных лекарств. Потому в клинической практике должны использоваться либо представители третьего поколения, а именно «Карведилол» или «Небиволол», либо преимущественно селективные к бета-1 рецепторам лекарства: «Бисопролол», «Метопролол». Уже сегодня их применение позволяет контролировать гипертензию и лечить заболевания сердца.
Бета-блокаторы - класс препаратов, применяемых при заболеваниях сердечно-сосудистой системы (гипертония, стенокардия, инфаркт миокарда, нарушение сердечного ритма и хроническая сердечная недостаточность) и других. В настоящее время бета-блокаторы принимают миллионы людей во всем мире. Разработчик этой группы фармакологических средств совершил переворот в терапии сердечных заболеваний. В современной практической медицине бета-блокаторы применяются уже на протяжении нескольких десятилетий.
Предназначение
Адреналин и другие катехоламины играют незаменимую роль в жизнедеятельности человеческого организма. Они выделяются в кровь и влияют на чувствительные нервные окончания - адренорецепторы, расположенные в тканях и органах. А они, в свою очередь, делятся на 2 типа: бета-1 и бета-2-адренорецепторы.
Бета-адреноблокаторы блокируют бета-1-адренорецепторы, устанавливая защиту сердечной мышцы от влияния катехоламинов. В результате чего снижается частота сокращений сердечной мышцы, уменьшается риск возникновения приступа стенокардии и нарушений сердечного ритма.
Бета-блокаторы снижают артериальное давление, используя сразу несколько механизмов воздействия:
- блокада бета-1-рецепторов;
- угнетение центральной нервной системы;
- снижение симпатического тонуса;
- уменьшение уровня ренина в крови и снижение его секреции;
- уменьшение частоты и скорости сокращений сердца;
- снижение сердечного выброса.
При атеросклерозе бета-блокаторы способны снимать болевые ощущения и препятствовать дальнейшему развитию болезни, налаживая сердечный ритм и уменьшая регрессию левого желудочка.
Вместе с бета-1 блокируются и бета-2-адренорецепторы, что приводит к негативным побочным эффектам от применения бета-блокаторов. Поэтому каждому препарату данной группы присваивается так называемая селективность - способность блокировать бета-1-адренорецепторы, не воздействуя никак при этом на бета-2-адренорецепторы. Чем выше селективность лекарственного средства, тем эффективнее его лечебное действие.
Список показаний бета-блокаторов включает в себя:
- инфаркт и постинфарктное состояние;
- стенокардия;
- сердечная недостаточность;
- высокое кровяное давление;
- гипертрофическая кардиомиопатия;
- проблемы с сердечным ритмом;
- эссенциальный тремор;
- синдром Марфана;
- мигрень, глаукома, тревожность и другие болезни, не носящие кардиологический характер.
Бета-блокаторы очень легко узнать среди других лекарств по названиям с характерным окончанием «лол». Все препараты данной группы имеют отличия в механизмах действия на рецепторы и побочных проявлениях. По основной классификации бета-адреноблокаторы делятся на 3 основные группы.
Препараты I поколения - некардиоселективные адреноблокаторы - относятся к самым ранним представителям подобной группы медикаментов. Они блокируют рецепторы первого и второго типов, оказывая, таким образом, и терапевтический, и побочный эффект (может привести к бронхоспазму).
Некоторые бета-блокаторы обладают способностью частично стимулировать бета-адренорецепторы. Это свойство называется внутренняя симпатомиметическая активность. Такие бета-блокаторы в меньшей степени замедляют ритм сердца и силу его сокращений, оказывают меньшее негативное влияние на липидный обмен и не так часто приводят к развитию синдрома отмены.
К препаратам I поколения с внутренней симпатомиметической активностью относятся:
- Алпренолол (Аптин);
- Буциндолол ;
- Лабеталол ;
- Окспренолол (Тразикор);
- Пенбутолол (Бетапрессин, Леватол);
- Дилевалол ;
- Пиндолол (Вискен);
- Бопиндолол (Сандонорм);
- Картеолол.
- Надолол (Коргард);
- Тимолол (Блокарден);
- Пропранолол (Обзидан, Анаприлин);
- Соталол (Сотагексал, Тензол);
- Флестролол ;
- Непрадилол .
Препараты II поколения блокируют преимущественно рецепторы первого типа, основная масса которых локализуются в сердце. Поэтому у кардиоселективных бета-блокаторов меньше побочных эффектов и они безопасны при возникновении сопутствующих легочных заболеваний. Их активность не затрагивает бета-2-адренорецепторы, расположенные в легких.
Бета-блокаторы II поколения, как правило, входят в список эффективных препаратов, назначаемых при мерцательной аритмии и синусовой тахикардии.
- Талинолол (Корданум);
- Ацебуталол (Сектраль, Ацекор);
- Эпанолол (Вазакор);
- Целипролол .
- Атенолол (Бетакард, Тенормин);
- Эсмолол (Бревиброк);
- Метопролол (Сердол, Метокол, Метокард, Эгилок, Метозок, Корвитол, Беталок зок, Беталок);
- Бисопролол (Коронал, Кординорм, Тирез, Нипертен, Корбис, Конкор, Бисомор, Бисогамма, Бипрол, Биол, Бидоп, Арител);
- Бетаксолол (Керлон, Локрен, Бетак);
- Небиволол (Небилонг, Небилет, Небилан, Небикор, Небиватор, Бинелол, Од-неб, Невотенз);
- Карведилол (Таллитон, Рекардиум, Кориол, Карвенал, Карведигамма, Дилатренд, Ведикардол, Багодилол, Акридилол);
- Бетаксолол (Керлон, Локрен, Бетак).
Бета-блокаторы III поколения обладают дополнительными фармакологическими свойствами, так как блокируют не только бета-рецепторы, но и альфа-рецепторы, находящиеся в кровеносных сосудах.
Неселективные бета-блокаторы нового поколения - препараты, который одинаково влияют на бета-1 и бета-2-адренорецепторы и способствуют расслаблению кровеносных сосудов.
- Пиндолол;
- Нипрадилол;
- Медроксалол;
- Лабеталол;
- Дилевалол;
- Буциндолол;
- Амозулалол.
Кардиоселективные препараты III поколения способствуют повышению выделения оксида азота, что обусловливает расширение сосудов и снижение риска возникновения атеросклеротических бляшек. К новому поколению кардиоселективных адреноблокаторов относятся:
- Карведилол;
- Целипролол;
- Небиволол.
Кроме того, бета-адреноблокаторы классифицируются по продолжительности полезного действия на препараты длительного и сверхкороткого действия. Чаще всего продолжительность лечебного эффекта зависит от биохимического состава бета-блокаторов.
Препараты длительного действия делятся на:
- Липофильные короткого действия - хорошо растворяются в жирах, в их переработке активно участвует печень, действуют на протяжение нескольких часов. Они лучше преодолевают барьер между кровеносной и нервной системой (Пропранолол );
- Липофильные длительного действия (Ретард, Метопролол ).
- Гидрофильные - растворяются в воде и не перерабатываются в печени (Атенолол ).
- Амфифильные - имеют способность растворяться в воде и в жирах (Бисопролол, Целипролол, Ацебутолол ), имеет два пути вывода из организма (почечную экскрецию и печеночный метаболизм).
Препараты длительного действия отличаются механизмами воздействия на адренорецепторы и делятся на кардиоселективные и некардиоселективные.
- Соталол;
- Пенбутолол;
- Надолол;
- Бопиндолол.
- Эпанолол;
- Бисопролол;
- Бетаксолол;
- Атенолол.
Бета-блокаторы сверхкороткого действия используют только для капельниц. Полезные вещества лекарства разрушаются под воздействием ферментов крови и прекращают через 30 минут после окончания процедуры.
Кратковременность активного действия делает препарат менее опасным при сопутствующих заболеваниях - гипотонии и сердечной недостаточности, а кардиоселективность - при бронхообструктивном синдроме. Представителем данной группы является вещество Эсмолол .
Прием бета-блокаторов абсолютно противопоказан при:
- отеке легких;
- кардиогенном шоке;
- тяжелой форме сердечной недостаточности;
- брадикардии;
- хронической обструктивной болезни легких;
- бронхиальной астме;
- 2 степени предсердно-желудочковой блокады сердца;
- гипотензии (снижении артериального давления более чем на 20% от нормальных показателей);
- неконтролируемом инсулинзависимом сахарном диабете;
- синдроме Рейно;
- атеросклерозе периферических артерий;
- проявлении аллергии на препарат;
- беременности, а также в детском возрасте.
К применению подобных препаратов следует относиться очень серьезно и внимательно, ведь помимо терапевтического действия они имеют следующие побочные эффекты.
- Переутомление, нарушения сна, депрессия;
- Головная боль, головокружение;
- Ухудшение памяти;
- Сыпь, зуд, симптомы псориаза;
- Выпадение волос;
- Стоматит;
- Плохая переносимость физических нагрузок, быстрое утомление;
- Ухудшение течения аллергических реакций;
- Нарушение ритма сердца - снижение частоты сердечных сокращений;
- Сердечные блокады, спровоцированные нарушением функции проводимости сердца;
- Уменьшение уровня сахара в крови;
- Снижение уровня холестерина в крови;
- Обострение болезней дыхательной системы и спазм бронхов;
- Возникновение сердечного приступа;
- Риск резкого повышения давления после прекращения приема лекарственного препарата;
- Возникновение сексуальной дисфункции.
Если Вам понравилась наша статья и Вам есть что добавить, поделитесь своими мыслями. Нам очень важно знать Ваше мнение!
Важную роль в регуляции функций организма имеют катехоламины: адреналин и норадреналин. Они выделяются в кровь и действуют на особые чувствительные нервные окончания – адренорецепторы. Последние делятся на две большие группы: альфа- и бета-адренорецепторы. Бета-адренорецепторы располагаются во многих органах и тканях и делятся на две подгруппы.
При активации β1-адренорецепторов увеличивается частота и сила сердечных сокращений, расширяются коронарные артерии, улучшается проводимость и автоматизм сердца, усиливается распад гликогена в печени и образование энергии.
При возбуждении β2-адренорецепторов происходит расслабление стенок сосудов, мускулатуры бронхов, снижается тонус матки при беременности, усиливается выделение инсулина и распад жира. Таким образом, стимуляция бета-адренорецепторов с помощью катехоламинов приводит к мобилизации всех сил организма для активной жизнедеятельности.
Бета-адреноблокаторы (БАБ) – группа лекарственных веществ, связывающих бета-адренорецепторы и препятствующих действию на них катехоламинов. Эти препараты широко применяются в кардиологии.
Механизм действия
БАБ уменьшают частоту и силу сердечных сокращений, снижают артериальное давление. В результате уменьшается потребление кислорода сердечной мышцей.
Удлиняется диастола – период отдыха, расслабления сердечной мышцы, во время которого происходит наполнение коронарных сосудов кровью. Улучшению коронарной перфузии (кровоснабжения миокарда) способствует и снижение внутрисердечного диастолического давления.
Происходит перераспределение кровотока от нормально кровоснабжаемых участков к ишемизированным, вследствие этого улучшается переносимость физических нагрузок.
БАБ обладают антиаритмическим действием. Они подавляют кардиотоксическое и аритмогенное действие катехоламинов, а также препятствуют накоплению в клетках сердца ионов кальция, ухудшающих энергетический обмен в миокарде.
Классификация
БАБ – обширная группа лекарственных средств. Они могут быть классифицированы по многим признакам.
Кардиоселективность – способность препарата блокировать лишь β1-адренорецепторы, не влияя на β2-адренорецепторы, которые находятся в стенке бронхов, сосудов, матки. Чем выше селективность БАБ, тем безопаснее его применять при сопутствующих болезнях дыхательных путей и периферических сосудов, а также при сахарном диабете. Однако селективность – понятие относительное. При назначении препарата в больших дозах степень избирательности снижается.
Некоторым БАБ присуща внутренняя симпатомиметическая активность: способность в некоторой степени стимулировать бета-адренорецепторы. По сравнению с обычными БАБ, такие препараты меньше замедляют ритм сердца и силу его сокращений, реже приводят к развитию синдрома отмены, меньше отрицательно влияют на липидный обмен.
Некоторые БАБ способны дополнительно расширять сосуды, то есть имеют вазодилатирующие свойства. Этот механизм реализуется с помощью выраженной внутренней симпатомиметической активности, блокады альфа-адренорецепторов или прямого действия на сосудистые стенки.
Продолжительность действия чаще всего зависит от особенностей химического строения БАБ. Липофильные средства (пропранолол) действуют несколько часов и быстро выводятся из организма. Гидрофильные препараты (атенолол) эффективны в течение более длительного времени, могут назначаться реже. В настоящее время созданы и липофильные вещества длительного действия (метопролол ретард). Кроме того, существуют БАБ с очень малой продолжительностью действия – до 30 минут (эсмолол).
Перечень
1. Некардиоселективные БАБ:
- пропранолол (анаприлин, обзидан);
- надолол (коргард);
- соталол (сотагексал, тензол);
- тимолол (блокарден);
- нипрадилол;
- флестролол.
- окспренолол (тразикор);
- пиндолол (вискен);
- алпренолол (аптин);
- пенбутолол (бетапрессин, леватол) ;
- бопиндолол (сандонорм);
- буциндолол;
- дилевалол;
- картеолол;
- лабеталол.
2. Кардиоселективные БАБ:
А. Без внутренней симпатомиметической активности:
- метопролол (беталок, беталок зок, корвитол, метозок, метокард, метокор, сердол, эгилок);
- атенолол (бетакард, тенормин);
- бетаксолол (бетак, локрен, керлон);
- эсмолол (бревиблок);
- бисопролол (арител, бидоп, биол, бипрол, бисогамма, бисомор, конкор, корбис, кординорм, коронал, нипертен, тирез);
- карведилол (акридилол, багодилол, ведикардол, дилатренд, карведигамма, карвенал, кориол, рекардиум, таллитон);
- небиволол (бинелол, небиватор, небикор, небилан, небилет, небилонг, невотенз, од-неб).
Б. С внутренней симпатомиметической активностью:
- ацебуталол (ацекор, сектраль);
- талинолол (корданум);
- целипролол;
- эпанолол (вазакор).
3. БАБ с вазодилатирующими свойствами:
А. Некардиоселективные:
- амозулалол;
- буциндолол;
- дилевалол;
- лабетолол;
- медроксалол;
- нипрадилол;
- пиндолол.
Б. Кардиоселективные:
- карведилол;
- небиволол;
- целипролол.
4. БАБ длительного действия:
А. Некардиоселективные:
- бопиндолол;
- надолол;
- пенбутолол;
- соталол.
Б. Кардиоселективные:
- атенолол;
- бетаксолол;
- бисопролол;
- эпанолол.
5. БАБ сверхкороткого действия, кардиоселективные:
- эсмолол.
Применение при заболеваниях сердечно-сосудистой системы
Стенокардия напряжения
Во многих случаях БАБ являются одними из ведущих средств для лечения стенокардии напряжения и предотвращения приступов. В отличие от нитратов, эти средства не вызывают толерантности (лекарственной устойчивости) при длительном использовании. БАБ способны кумулироваться (накапливаться) в организме, что позволяет через некоторое время уменьшить дозировку препарата. Кроме того, эти средства защищают саму сердечную мышцу, улучшая прогноз за счет снижения риска повторного инфаркта миокарда.
Антиангинальная активность всех БАБ примерно одинакова. Их выбор основывается на длительности эффекта, выраженности побочных эффектов, стоимости и других факторах.
Начинают лечение с небольшой дозы, постепенно ее увеличивая до эффективной. Дозировка подбирается таким образом, чтобы частота сокращений сердца в покое была не ниже 50 в минуту, а уровень систолического артериального давления – не менее 100 мм рт. ст. После наступления лечебного эффекта (прекращение приступов стенокардии, улучшение переносимости физической нагрузки) дозу постепенно снижают до минимально эффективной.
Длительное использование высоких доз БАБ нецелесообразно, так как при этом значительно повышается риск развития побочных эффектов. При недостаточной эффективности этих средств лучше комбинировать их с другими группами препаратов.
БАБ нельзя резко отменять, так как при этом может возникнуть синдром отмены.
БАБ особенно показаны, если стенокардия напряжения сочетается с синусовой тахикардией, артериальной гипертензией, глаукомой, запорами и желудочно-пищеводным рефлюксом.
Инфаркт миокарда
Раннее использование БАБ при инфаркте миокарда способствует ограничению зоны некроза сердечной мышцы. При этом снижается смертность, уменьшается риск повторного инфаркта миокарда и остановки сердца.
Такой эффект оказывают БАБ без внутренней симпатомиметической активности, предпочтительнее использовать кардиоселективные средства. Особенно они полезны при сочетании инфаркта миокарда с артериальной гипертензией, синусовой тахикардией, постинфарктной стенокардией и тахисистолической формой фибрилляции предсердий.
БАБ можно назначать сразу при поступлении больного в стационар всем больным при отсутствии противопоказаний. При отсутствии побочных эффектов лечение ими продолжается не менее года после перенесенного инфаркта миокарда.
Хроническая сердечная недостаточность
Применение БАБ при сердечной недостаточности изучается. Считается, что их можно применять при сочетании сердечной недостаточности (особенно диастолической) и стенокардии напряжения. Нарушения ритма, артериальная гипертензия, тахисистолическая форма фибрилляции предсердий в комбинации с хронической сердечной недостаточностью также являются основаниями для назначения этой группы препаратов.
Гипертоническая болезнь
БАБ показаны в лечении гипертонической болезни, осложнившейся гипертрофией левого желудочка. Они широко применяются также у молодых пациентов, ведущих активный образ жизни. Эта группа препаратов назначается при сочетании артериальной гипертензии со стенокардией напряжения или нарушениями ритма сердца, а также после перенесенного инфаркта миокарда.
Нарушения сердечного ритма
БАБ применяются при таких нарушениях сердечного ритма, как фибрилляция и трепетание предсердий, суправентрикулярные аритмии, плохо переносимая синусовая тахикардия. Они могут назначаться и при желудочковых нарушениях ритма, но их эффективность в этом случае обычно менее выражена. БАБ в сочетании с препаратами калия используются для лечения аритмий, вызванных гликозидной интоксикацией.
Побочные эффекты
Сердечно-сосудистая система
БАБ угнетают способность синусового узла вырабатывать импульсы, вызывающие сокращения сердца, и вызывают синусовую брадикардию – замедление пульса до значений менее 50 в минуту. Этот побочный эффект значительно менее выражен у БАБ с внутренней симпатомиметической активностью.
Препараты этой группы могут вызвать атриовентрикулярную блокаду разной степени. Они снижают и силу сердечных сокращений. Последний побочный эффект менее выражен у БАБ с вазодилатирующими свойствами. БАБ снижают артериальное давление.
Медикаменты этой группы вызывают спазм периферических сосудов. Может появиться похолодание конечностей, ухудшается течение синдрома Рейно. Этих побочных эффектов почти лишены препараты с вазодилатирующими свойствами.
БАБ уменьшают почечный кровоток (кроме надолола). Из-за ухудшения периферического кровообращения при лечении этими средствами иногда возникает выраженная общая слабость.
Органы дыхания
БАБ вызывают спазм бронхов из-за сопутствующей блокады β2-адренорецепторов. Это побочное действие менее выражено у кардиоселективных средств. Однако их дозы, эффективные в отношении стенокардии или гипертензии, часто достаточно высоки, при этом кардиоселективность значительно уменьшается.
Применение высоких доз БАБ может спровоцировать апноэ, или временную остановку дыхания.
БАБ ухудшают течение аллергических реакций на укусы насекомых, лекарственные и пищевые аллергены.
Нервная система
Пропранолол, метопролол и другие липофильные БАБ проникают из крови в клетки головного мозга через гематоэнцефалический барьер. Поэтому они могут вызывать головную боль, нарушения сна, головокружение, ухудшение памяти и депрессию. В тяжелых случаях возникают галлюцинации, судороги, кома. Эти побочные эффекты значительно менее выражены у гидрофильных БАБ, в частности, атенолола.
Лечение БАБ может сопровождаться нарушением нервно-мышечной проводимости. Это приводит к появлению мышечной слабости, снижению выносливости и быстрой утомляемости.
Обмен веществ
Неселективные БАБ подавляют выработку инсулина в поджелудочной железе. С другой стороны, эти препараты тормозят мобилизацию глюкозы из печени, способствуя развитию затяжной гипогликемии у больных с сахарным диабетом. Гипогликемия способствует выделению в кровь адреналина, действующего на альфа-адренорецепторы. Это ведет к значительному подъему артериального давления.
Поэтому, при необходимости назначения БАБ больным с сопутствующим сахарным диабетом, нужно отдать предпочтение кардиоселективным препаратам или заменить их на антагонисты кальция или средства других групп.
Многие БАБ, особенно неселективные, уменьшают содержание в крови «хорошего» холестерина (альфа-липопротеинов высокой плотности) и повышают уровень «плохого» (триглицеридов и липопротеинов очень низкой плотности). Этого недостатка лишены препараты с β1-внутренней симпатомиметической и α-блокирующей активностью (карведилол, лабетолол, пиндолол, дилевалол, целипролол).
Другие побочные эффекты
Лечение БАБ в некоторых случаях сопровождается сексуальной дисфункцией: нарушением эрекции и потерей полового влечения. Механизм такого эффекта неясен.
БАБ могут вызвать изменения кожи: сыпь, зуд, эритему, симптомы псориаза. В редких случаях регистрируется выпадение волос и стоматит.
Одним из серьезных побочных эффектов является угнетение кроветворения с развитием агранулоцитоза и тромбоцитопенической пурпуры.
Синдром отмены
Если БАБ применяются длительно в высокой дозировке, то внезапное прекращение лечения может спровоцировать так называемый синдром отмены. Он проявляется учащением приступов стенокардии, возникновением желудочковых нарушений ритма, развитием инфаркта миокарда. В более легких случаях синдром отмены сопровождается тахикардией и повышением артериального давления. Синдром отмены проявляется обычно спустя несколько дней после прекращения приема БАБ.
Чтобы избежать развития синдрома отмены, нужно соблюдать следующие правила:
- отменять БАБ медленно, в течение двух недель, постепенно уменьшая дозировку на один прием;
- во время и после отмены БАБ необходимо ограничить физические нагрузки, при необходимости увеличить дозировку нитратов и других антиангинальных средств, а также лекарств, снижающих артериальное давление.
Противопоказания
БАБ абсолютно противопоказаны в следующих ситуациях:
- отек легких и кардиогенный шок;
- тяжелая сердечная недостаточность;
- бронхиальная астма;
- синдром слабости синусового узла;
- атриовентрикулярная блокада II – III степени;
- уровень систолического артериального давления 100 мм рт. ст. и ниже;
- частота сердечных сокращений менее 50 в минуту;
- плохо контролируемый инсулинзависимый сахарный диабет.
Относительное противопоказание к назначению БАБ – синдром Рейно и атеросклероз периферических артерий с развитием перемежающейся хромоты.
- Бета-адреноблокаторы: разновидности
- Липо- и гидрофильные препараты
- Как работают бета-блокаторы?
- Современные бета блокаторы: список
Современные бета-адреноблокаторы - препараты, которые назначают при терапии сердечно-сосудистых заболеваний, в частности гипертонической болезни. Существует широкий ассортимент препаратов данной группы. Крайне важно, чтобы лечение назначал исключительно врач. Самолечение категорически запрещено!
Бета-адреноблокаторы: предназначение
Бета-блокаторы - это очень важная группа препаратов, которые назначают пациентам с гипертонией и болезнями сердца. Механизм работы лекарств заключается в воздействии на симпатическую нервную систему. Лекарства этой группы относятся к наиболее важным средствам при лечении таких заболеваний, как:
- артериальная гипертония;
- ишемическая болезнь;
- сердечная недостаточность;
- синдром удлиненного интервала QT;
- аритмии различной этимологии.
Также назначение данной группы препаратов оправдано при лечении больных с синдромом Марфана, мигренью, абстинентным синдромом, пролапсом митрального клапана, аневризмой аорты и в случае вегетативных кризов. Назначать препараты должен исключительно врач после детального осмотра, диагностики больного и сбора жалоб. Несмотря на свободный доступ лекарственных средств в аптеках, ни в коей мере нельзя самостоятельно подбирать себе лекарства. Терапия бета-блокаторами является сложным и серьезным мероприятием, которое может как облегчить жизнь больному, так и существенно навредить ей при некорректном назначении.
Почему современная кардиология немыслима без данной группы препаратов?
Савелий Баргер (МОСКВА),
кардиолог, кандидат медицинских наук. В 1980‑е годы одним из первых ученых в СССР разрабатывал методику диагностической чреспищеводной электрокардиостимуляции. Автор руководств по кардиологии и электрокардиографии. Его перу принадлежит несколько популярных книг, посвященных разным проблемам современной медицины.
Можно с уверенностью сказать, что бета-адреноблокаторы - препараты первой линии для лечения многих заболеваний сердечно-сосудистой системы .
Вот несколько клинических примеров.
Пациент Б., 60 лет, 4 года назад перенес острый инфаркт миокарда. В настоящее время беспокоят характерные сжимающие боли за грудиной при небольших физических нагрузках (при медленном темпе ходьбы способен пройти без боли не более 1000 метров). Наряду с прочими лекарственными средствами получает бисопролол по 5 мг утром и вечером.
Пациент Р., 35 лет. На приеме жалуется на постоянные головные боли в затылочной области. Артериальное давление 180/105 мм рт. ст. Проводится терапия бисопрололом в суточной дозировке 5 мг.
Больная Л., 42 года, обратилась с жалобами на перебои в работе сердца, ощущения «замирания» сердца. При суточной регистрации ЭКГ диагностированы частые желудочковые экстрасистолы, эпизоды «пробежек» желудочковой тахикардии. Лечение: соталол в дозировке по 40 мг дважды в день.
Пациент С., 57 лет, беспокоят одышка в покое, приступы сердечной астмы, снижение работоспособности, отмечаются отеки на нижних конечностях, усиливающиеся к вечеру. При ультразвуковом исследовании сердца выявлена диастолическая дисфункция левого желудочка. Терапия: метопролол по 100 мг дважды в день.
У столь разноплановых больных: ишемическая болезнь сердца, гипертоническая болезнь, пароксизмальная желудочковая тахикардия, сердечная недостаточность - медикаментозное лечение проводится препаратами одного класса - бета-адреноблокаторами.
Бета-адренорецепторы и механизмы действия бета-блокаторов
Различают бета 1 ‑адренорецепторы, находящиеся в основном в сердце, кишечнике, ткани почек, в жировой ткани, ограниченно - в бронхах. Бета 2 ‑адренорецепторы находятся в гладкой мускулатуре сосудов и бронхов, в желудочно-кишечном тракте, в поджелудочной железе, ограниченно - в сердце и коронарных сосудах. Ни одна ткань не содержит исключительно бета 1 - или беты 2 ‑адренорецепторы. В сердце соотношение бета 1 - и бета 2 ‑адренорецепторов ориентировочно 7:3.
Таблица 1. Основные показания к применению бета-адреноблокаторов

Механизм действия бета-блокаторов основан на их строении, сходном с катехоламинами. Бета-блокаторы выступают конкурентными антагонистами катехоламинов (адреналина и норадреналина). Терапевтический эффект зависит от соотношения концентрации препарата и катехоламинов в крови.
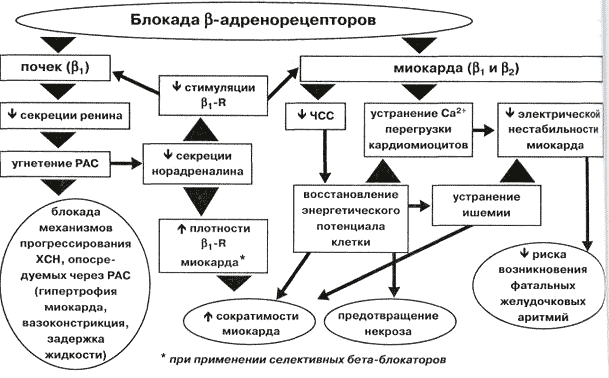
Блокада бета 1 ‑адренорецепторов приводит к уменьшению ЧСС, сократимости и скорости сокращения сердечной мышцы, при этом снижается потребность миокарда в кислороде.
- Бета-блокаторы вызывают депрессию 4‑й фазы диастолической деполяризации клеток проводящей системы сердца, что обусловливает их антиаритмический эффект. Бета-блокаторы снижают поток импульсов через атриовентрикулярный узел и уменьшают скорость проведения импульсов.
- Бета-блокаторы уменьшают активность ренин-ангиотензиновой системы благодаря уменьшению высвобождения ренина из юкстагломерулярных клеток.
- Бета-блокаторы влияют на симпатическую активность вазоконстрикторных нервов. Назначение бета-блокаторов без внутренней симпатомиметической активности приводит к снижению сердечного выброса, периферическое сопротивление повышается, но приходит к норме при длительном применении.
- Бета-блокаторы ингибируют апоптоз кардиомиоцитов, обусловленный катехоламинами.
- Бета-блокаторы стимулируют эндотелиальную аргинин/нитроксидную систему в клетках эндотелия, т. е. включают основной биохимический механизм расширения сосудистых капилляров.
- Бета-блокаторы блокируют часть кальциевых каналов клеток и снижают содержание кальция в клетках сердечной мышцы. Вероятно, с этим связано снижение силы сердечных сокращений, отрицательный инотропный эффект.
Некардиологические показания к применению бета-блокаторов
- тревожные состояния
- алкогольный делирий
- юкстагломерулярная гиперплазия
- инсулинома
- глаукома
- мигрень (предупреждение приступа)
- нарколепсия
- тиреотоксикоз (лечение нарушений ритма)
- портальная гипертензия
Таблица 2. Свойства бета-адреноблокаторов: полезные и побочные эффекты, противопоказания

Клиническая фармакология
Лечение бета-блокаторами необходимо проводить в эффективных терапевтических дозировках, титрование дозы препарата осуществляется по достижении целевого значения ЧСС в диапазоне 50–60 мин -1.
Например, при лечении гипертонической болезни бета-блокатором сохраняется систолическое АД 150–160 мм рт. ст. Если при этом ЧСС не снижается менее 70 мин -1. , следует думать не о неэффективности бета-блокатора и его замене, а об увеличении суточной дозы до достижения ЧСС 60 мин -1. .
Увеличение длительности интервала PQ на электрокардиограмме, развитие АВ блокады I степени при приеме бета-блокатора не может служить поводом для его отмены. Однако развитие АВ блокады II и III степени, особенно в сочетании с развитием синкопальных состояний (синдром Морганьи-Адамса-Стокса), служит безусловным основанием для отмены бета-блокаторов.
Кардиопротективное действие бета-блокаторов в большей степени характерно для липофильных препаратов, чем для гидрофильных. Важна способность липофильных бета-блокаторов накапливаться в тканях и повышать активность вагуса. Липофильные бета-блокаторы лучше проникают через гемато-энцефалический барьер и могут иметь большие побочные эффекты со стороны ЦНС.
В рандомизированных клинических исследованиях установлены кардиопротективные дозы бета-блокаторов, т. е. дозы, применение которых статистически достоверно снижает риск смерти от кардиальных причин, уменьшает частоту развития сердечных осложнений (инфаркта миокарда, тяжелых аритмий), увеличивает длительность жизни. Кардиопротективные дозы могут отличаться от дозировок, при которых достигается контроль над гипертонией и стенокардией. По возможности следует назначать бета-блокаторы в кардиопротективной дозе, которые выше среднетерапевтических доз.
Следует учитывать также, что не все бета-блокаторы показали кардиопротективные эффекты в рандомизированных исследованиях, только липофильные метопролол, пропранолол, тимолол и амфифильные бисопролол и карведиол способны увеличивать продолжительность жизни.
Увеличение дозы бета-блокаторов выше кардиопротективной неоправданно, т. к. не приводит к позитивному результату, увеличивая риск побочных эффектов.
Хроническая обструктивная болезнь легких и бронхиальная астма
Если бета-блокаторы вызывают бронхоспазм, то бета-адреномиметики (такие как бета 2 ‑адреномиметик сальбутамол) способны вызвать приступ стенокардии. Выручает применение селективных бета-блокаторов: кардиоселективных бета 1 ‑блокаторов бисопролола и метопролола у пациентов с ИБС или гипертонической болезнью в сочетании с хронической обструктивной болезнью легких (ХОБЛ) и бронхиальной астмой. При этом необходимо учитывать функцию внешнего дыхания (ФВД). У больных с легким нарушением ФВД (объем форсированного выдоха более 1,5 л) допустимо применение кардиоселективных бета-блокаторов.
При средней тяжести и тяжелом течении хронического бронхита и бронхиальной астмы следует воздержаться от назначения бета-блокаторов, в т. ч. кардиоселективных.
При выборе лечебной тактики у больных гипертонической болезнью, стенокардией или сердечной недостаточностью в сочетании с ХОБЛ в приоритете находится лечение сердечно-сосудистой патологии. В таком случае нужно индивидуально оценивать, можно ли пренебречь функциональным состоянием бронхолегочной системы и vice versa - купировать бронхоспазм бета-адреномиметиками.
Сахарный диабет
При лечении больных сахарным диабетом , принимающих бета-блокаторы, следует быть готовым к более частому развитию гипогликемических состояний, при этом клиническая симптоматика гипогликемии меняется. Бета-блокаторы в значительной степени нивелируют симптомы гипогликемии: тахикардию, тремор, чувство голода. Инсулинозависимый диабет со склонностью к гипогликемии - относительное противопоказание к назначению бета-блокаторов.
Заболевания периферических сосудов
Если использовать бета-блокаторы при патологии периферических сосудов, то безопаснее кардиоселективные атенолол и метопролол.
Атенолол не ухудшает течения заболеваний периферических сосудов, тогда как каптоприл увеличивает частоту ампутаций.
Тем не менее заболевания периферических сосудов, в т. ч. болезнь Рейно, включены в относительные противопоказания для назначения бета-блокаторов.
Сердечная недостаточность
При том что бета-блокаторы широко применяются в лечении сердечной недостаточности, назначать их при недостаточности IV класса с декомпенсацией не следует. Тяжелая кардиомегалия - противопоказание к назначению бета-блокаторов. Не рекомендуются бета-блокаторы при фракции выброса менее 20 %.
Блокады и аритмии сердца
Брадикардия с ЧСС менее 60 мин -1 (исходная ЧСС до назначения препаратов), атриовентрикулярная блокада, особенно второй и более степени, - противопоказание к применению бета-блокаторов.
Личный опыт
Вероятно, у каждого врача есть собственный фармакотерапевтический справочник, отражающий его личный клинический опыт применения препаратов, пристрастия и негативное отношение. Успех применения лекарства у одного-трех-десяти первых пациентов обеспечивает пристрастие к нему врача на многие годы, а литературные данные укрепляют мнение о его эффективности. Привожу список некоторых современных бета-блокаторов, на которые у меня есть свой опыт клинического применения.
Пропранолол
Первый из бета-блокаторов, который я стал применять в своей практике. Кажется, в середине 70‑х годов прошлого века пропранолол был чуть ли не единственным бета-блокатором в мире и уж точно - единственным в СССР. Препарат до сих пор относится к наиболее часто назначаемым среди бета-блокаторов, имеет больше показаний к применению по сравнению с другими бета-блокаторами. Однако, применение его в настоящее время я не могу считать оправданным, т. к. другие бета-блокаторы имеют гораздо менее выраженные побочные эффекты.
Пропранолол можно рекомендовать в комплексной терапии ишемической болезни сердца, он также эффективен для снижения артериального давления при гипертонической болезни. При назначении пропранолола существует риск развития ортостатического коллапса. Пропранолол с осторожностью назначают при сердечной недостаточности, при фракции выброса менее 35 % препарат противопоказан.
По моим наблюдениям, пропранолол эффективен при лечении пролапса митрального клапана: дозировки 20–40 мг в сутки достаточно, чтобы пролабирование створок (обычно передней) исчезло или существенно уменьшилось с третьей-четвертой степени до первой или нулевой.
Бисопролол
Кардиопротективный эффект бета-блокаторов достигается при дозировке, которая обеспечивает ЧСС 50-60 в минуту.
Высокоселективный бета 1 ‑блокатор, в отношении которого было доказано снижение смертности от инфаркта миокарда на 32 %. Доза 10 мг бисопролола эквивалентна 100 мг атенолола, препарат назначается в суточной дозировке от 5 до 20 мг. Бисопролол уверенно можно назначать при сочетании гипертонической болезни (снижает артериальную гипертензию), ишемической болезни сердца (уменьшает потребность миокарда в кислороде, уменьшает частоту приступов стенокардии) и сердечной недостаточности (уменьшает постнагрузку).
Метопролол
Препарат относится к бета 1 ‑кардиоселективным бета-блокаторам. У пациентов с ХОБЛ метопролол в дозе до 150 мг/сутки вызывает менее выраженный бронхоспазм по сравнению с эквивалентными дозами неселективных бета-блокаторов. Бронхоспазм при приеме метопролола эффективно купируется бета2‑адреномиметиками.
Метопролол эффективно снижает частоту желудочковых тахикардий при остром инфаркте миокарда и обладает выраженным кардиопротекторным действием, снижая уровень смертности кардиологических больных в рандомизированных исследованиях на 36 %.
В настоящее время бета-адреноблокаторы следует рассматривать как препараты первой линии при лечении ишемической болезни сердца, гипертонической болезни, сердечной недостаточности. Прекрасная сочетаемость бета-блокаторов с мочегонными, блокаторами кальциевых канальцев, ингибиторами АПФ, несомненно, является дополнительным аргументом при их назначении.
На протяжении более чем 20 лет бета-адреноблокаторы считаются одними из основных лекарственных средств в терапии заболеваний сердца. В научных исследованиях были получены убедительные данные, которые послужили основанием для внесения этой группы препаратов в современные рекомендации и протоколы по лечению кардиологических патологий.
Классифицируются блокаторы в зависимости от механизма действия, который основывается на влиянии определенного вида рецепторов. На сегодня выделено три группы:
- альфа-адреноблокаторы;
- бета-адреноблокаторы;
- альфа-бета-адреноблокаторы.
Альфа-адреноблокаторы
Препараты, действие которых направленно на блокирование альфа-адренорецепторов носят название альфа-адреноблокаторы. Основные клинические эффекты – расширение кровеносных сосудов и, вследствие этого, снижение общего периферического сосудистого сопротивления. А далее следует облегчение кровотока и снижение давления.
Кроме этого, они способны понижать уровень холестерина в крови и влиять на жировой обмен в организме.
Бета-адреноблокаторы
Существуют разные подтипы бета-адренорецепторов. В зависимости от этого бета-адреноблокаторы делятся на группы:
- Селективные, которые, в свою очередь, делятся на 2 вида: имеющие внутреннюю симпатомиметическую активность и не имеющие таковой;
- Неселективные – блокируют рецепторы как бета-1, так и бета-2;
Альфа-бета-адреноблокаторы
Представители этой группы препаратов уменьшают показатели систолы и диастолы и ЧСС. Одно из главных их преимуществ – отсутствие влияния на кровообращение почек и сопротивление периферических сосудов.
Механизм действия адреноблокаторов
Благодаря этому, кровь из левого желудочка при сокращении миокарда сразу попадает в самый большой сосуд организма – аорту. Этот момент важен при нарушении функционирования сердца. При приеме этих медпрепаратов комбинированного действия отсутствует негативное влияние на миокард и, как следствие, снижается смертность.
Общая характеристика ß-блокаторов
Блокаторы бета-адренорецепторов – большая группа препаратов, которые имеют свойства конкурентно (обратимо) и выборочно тормозить связывание катехоламинов с одноименными рецепторами. Данная группа лекарственных средств начала свое существование в 1963 году.
Тогда был синтезирован препарат Пропранолол, который находит широкое клиническое применение и сегодня. Его создателей наградили Нобелевской премией. С этого времени было синтезировано целый ряд препаратов с адреноблокирующими свойствами, которые имели сходное химическое строение, но отличались по некоторым признакам.

Свойства бета-блокаторов
За очень короткий срок бета-адреноблокаторы заняли ведущее место в лечении большинства сердечно-сосудистых заболеваний. Но если уйти в историю, то не так давно отношение к данным медпрепаратам было слегка скептическое. Прежде всего, это связано с заблуждением, что медикаменты способны снижать сократительную способность сердца, и бета-блокаторы крайне редко использовали при заболеваниях сердечной системы.
Однако на сегодня опровергнуто их негативное влияние на миокард и доказано, что при постоянном приеме адреноблокаторов клиническая картина кардинально меняется: повышается ударный объем сердца и его толерантность к физическим нагрузкам.
Механизм действия бета-адреноблокаторов достаточно прост: действующее вещество, проникая в кровь, вначале распознает, а потом захватывает молекулы адреналина и норадреналина. Это гормоны, синтезируемые в мозговом слое надпочечников. Что происходит дальше? Молекулярные сигналы от захваченных гормонов передаются на соответствующие клетки органов.
Выделяют 2 основных типа бета-адренорецепторов:
И те, и другие рецепторы присутствуют в органокомплексе центральной нервной системы. Также существует еще одна классификация адреноблокаторов в зависимости от их способности растворяться в воде или жирах:

Показания и ограничения
Область медицинской науки, в которой применяются бета-блокаторы, достаточно широка. Их используют в лечении многих сердечно-сосудистых и других заболеваний.
Наиболее частые показания к применению этих препаратов:

Споры на тему, когда можно применять препараты этой группы, а когда нет, продолжаются и сегодня. Перечень заболеваний, при которых употребление этих веществ не желательно, меняется, поскольку постоянно идут научные исследования и синтезируются новые медикаменты из группы бета-блокаторов.
Поэтому определена условная черта между абсолютными (когда ни в коем случае применять нельзя) и относительными (когда существует небольшой риск) показаниями к применению бета-блокаторов. Если в одних источниках определенные противопоказания считаются абсолютными, то в других – относительными.
 Согласно клиническим протоколам по лечению кардиологических пациентов, категорически нельзя применять блокаторы при:
Согласно клиническим протоколам по лечению кардиологических пациентов, категорически нельзя применять блокаторы при:
- выраженной брадикардии;
- атриовентрикулярной блокаде высокой степени;
- кардиогенном шоке;
- тяжелых поражениях периферических артерий;
- индивидуальной гиперчувствительности.
Относительно противопоказаны такие средства при инсулинозависимом сахарном диабете, депрессивных состояниях. При наличии этих патологий нужно взвесить все ожидаемые положительные и отрицательные эффекты перед применением.
Список препаратов
На сегодняшний день список препаратов очень большой. Каждый препарат, перечисленный ниже, имеет убедительную доказательную базу и активно используется в клинической практике.
К неселективным препаратам относятся:
- Лабеталол.
- Дилевалол.
- Бопиндолол.
- Пропранолол.
- Обзидан.

На основании вышеизложенного можно сделать выводы об успешности применения бета-адреноблокаторов для контроля работы сердца. Данная группа препаратов не уступает по своим свойствам и эффектам другим кардиологическим препаратам. Когда у больного имеется высокий риск сердечно-сосудистых нарушений при наличии другой сопутствующей патологии, то в этом случае роль бета-адреноблокаторов очень значима.
При выборе препарата для лечения предпочтение следует отдавать более современным представителям этого класса (представлены в статье), поскольку они позволяют обеспечить стойкое снижение артериального давления и коррекцию основного заболевания, не ухудшая самочувствия человека.
28733 0
Блокаторы β-адренергических рецепторов, или β-адреноблокаторы, - группа препаратов, способных обратимо блокировать β-адренергические рецепторы. Их используют в клинической практике с начала 60-х годов XX века для лечения ИБС и нарушений ритма сердца; позже стали использовать для лечения АГ, а впоследствии - для лечения сердечной недостаточности. Значимость β-адреноблокаторов вторичной профилактики заболеваний сердечно-сосудистой системы оказалась столь высока, что в 1988 г. учёные, принимавшие участие в создании данной группы препаратов, были награждены Нобелевской премией. В последние годы после получения результатов нескольких крупных контролируемых клинических исследований и мета-анализов спектр применения β-адреноблокаторов несколько сузился, в первую очередь за счёт менее активного их использования в качестве препаратов для первичной профилактики у больных с АГ.
Механизм действия
Механизм действия β-адреноблокаторов достаточно сложен, не полностью изучен, существенно отличается у разных препаратов и заключается в предотвращении кардиотоксического эффекта катехоламинов, снижении ЧСС, сократимости миокарда и АД, что приводит к уменьшению потребности миокарда в кислороде. Улучшение перфузии ишемизированных отделов миокарда при применении β-адреноблокаторов также обусловлено за счёт удлинения диастолы и «обратного коронарного обкрадывания» вследствие увеличения сосудистого сопротивления в неишемизированных областях миокарда.
Фармакокинетика
Все β-адреноблокаторы способны блокировать β-адренорецепторы. Однако у этих препаратов существуют отличия (табл. 1). Их подразделяют в зависимости от селективности действия на β-адренорецепторы разных типов, наличия внутренней симпатомиметической активности, растворимости в жирах, способности метаболизироваться в печени, продолжительности действия.
Таблица 1
Основные свойства используемых в клинике β-адреноблокаторов
| Препарат | Наличие β1 -селективности | Наличие внутренней симпатомиметической активности | Наличие сосудорасширяющих свойств | Т1/2 |
| Атенолол
Бетаксолол Бисопролол Карведилол Метопролол Надолол Небиволол Пиндолол Проксодолол Пропранолол Соталол Талинолол Тимолол Эсмолол | Да
Да Да Нет Да Нет Да Нет Нет данных Нет
| Нет
Нет Нет Нет Нет Нет Нет Да Нет Нет
| Нет
Нет Нет Да Нет Нет Да Нет Да Нет
| 6-9 ч
16-22 ч 7-15 ч 6 ч 3-7 ч 10-24 ч 10 ч 2-4 ч Нет данных 2-5 ч 7-15 ч 6 ч 2-4 ч 9 мин |
Группы β-адреноблокаторов в зависимости от селективности действия. Существуют два основных типа β-адренорецепторов: β1 - и β2 -адренорецепторы.
- Неселективные. Они действуют в одинаковой степени на β-адренорецепторы обоих типов (пропранолол).
- Селективные . Они действуют в большей степени на β1 -адренорецепторы (метопролол, атенолол и др.).
Селективность действия β-адреноблокаторов может быть выражена в различной степени, она почти всегда уменьшается или даже исчезает с увеличением дозы.
Группы β-адреноблокаторов в зависимости от наличия внутренней симпатомиметической активности и блокады других типов рецепторов. Выделяют β-адреноблокаторы с внутренней симпатомиметической активности и без таковой, с α1 -адреноблокирующей активностью и способностью образовывать оксид азота.
- β-Адреноблокаторы с внутренней симпатомиметической активностью. Они пособны одновременно оказывать стимулирующее влияние на симпатическую нервную систему. Ранее это свойство рассматривали как полезное за счет уменьшения тормозящего влияния препаратов на сердечно-сосудистую систему. Однако наличие внутренней симпатомиметической активности ухудшает прогноз заболевания.
- β-Адреноблокаторы без внутренней симпатомиметической активности. Именно выраженность блокады β1 -адренорецепторов лежит в основе благоприятного влияния препаратов на прогноз заболевания.
Результаты клинических исследований подтвердили, что β1 -адреноблокаторы с внутренней симпатомиметической активностью намного менее эффективны, чем β-адреноблокаторы без таковой, и в настоящее время препараты первой группы используют редко.
- β-Адреноблокаторы с α1 -адреноблокирующей активностью. За счет этого нового эффекта препараты обладают дополнительным сосудорасширяющим действием (карведилол).
- β-Адреноблокаторы, способные образовывать оксид азота (небиволол).
Группы β-адреноблокаторов в зависимости от растворимости в жирах
- Липофильные (метопролол, пропранолол, бисопролол, карведилол).
- Гидрофильные (тимолол, соталол, атенолол).
Ранее проводили параллели между этими свойствами β-адрено6локаторов и их эффективностью, а также способностью оказывать побочное действие в первую очередь на центральную нервную систему. Однако, по результатам недавно проведенных исследований, в частности мета-анализа данных наблюдения за 35 000 больных, получавших β-адреноблокаторы после ИМ, не установлено никакой зависимости между способностью того или иного препарата растворяться в жирах и оказывать побочные действия.
Группы β-адреноблокаторов в зависимости от метаболизма в печени
- β-адреноблокаторы, метаболизирующиеся в печени. Для них характерен так называемый эффект первого прохождения.
- β-адреноблокаторы, не метаболизирующиеся в печени. Они выводятся из организма почками в неизменённом виде.
Эти свойства препаратов практически не оказывают клинически значимого эффекта.
Группы β-адреноблокаторов в зависимости от продолжительности действия. О ней можно косвенно судить по периоду полувыведения (ни в коем случае нельзя считать период полувыведения равным длительности действия препарата!). В соответствии с этим выделяют препараты продлённого действия, средней и короткой продолжительности действия.
- β-Адреноблокаторы продлённого действия. Такие препараты можно принимать 1 раз в сутки (надолол, бисопролол, бетаксолол). Для некоторых β-адреноблокаторов (в первую очередь для метопролола) созданы специальные лекарственные формы, позволяющие существенно продлить их действие и обеспечить более равномерный эффект.
Первоначально была предложена форма метопролола тартрата пролонгированного действия (так называемый метопролол SA) с продолжительностью эффектов около 24 ч. Такие лекарственные формы содержат метопролола тартрат в виде нерастворимого матрикса (МЕТО-IM) либо в виде гидрофильного матрикса (МЕТО-НМ). Эти лекарственные формы метопролола тартрата продлённого действия доступны в России (например, эгилок ретард).
Для того чтобы эффект метопролола был ещё более равномерным, была предложена специальная лекарственная форма замедленного высвобождения (метопролол CR/ZOK; англ. controlled release/zero order kinetics, то есть препарат контролируемого высвобождения с кинетикой нулевого порядка), в которой метопролол использовали в виде сукцината.
Фармакокинетические исследования показали, что после приёма 1 таблетки метопролол CR/ZOK в 100 мг равномерная концентрация метопролола в крови поддерживалась на уровне 100 нмоль/л не менее 24 ч, что существенно меньше пиковой концентрации лекарственного средства после приёма обычных таблеток (после приёма обычной таблетки метопролола пик концентрации достигает 600 нмоль/л), но достаточно для создания максимального эффекта блокады β-адренорецепторов. Вместе с тем отсутствие резких пиков повышения концентрации метопролола после приёма лекарственной формы замедленного высвобождения обусловливает лучшую переносимость препарата и предотвращает ряд нежелательных эффектов.
- β-Адреноблокаторы средней продолжительности действия. Эффект обьгчных таблеток метопролола тартрата продолжается от 8 до 10 ч, поэтому их необходимо назначать 2 или даже 3 раза в сутки.
- β-Адреноблокаторы короткого действия. К наиболее короткодействующим препаратам относят эсмолол. Его антиангинальный и антигипертензивный эффект продолжается всего 10-20 мин после прекращения инфузии.
Марцевич С.Ю., Толпыгина С.Н.
Бета-адреноблокаторы
Ирина Захарова
Бета -дреноблокаторы - препараты, воздействующие на симпатоадреналовую систему организма человека, которая регулирует работу сердца и сосудов. При гипертонии вещества, входящие в состав лекарственных препаратов, блокируют действие адреналина и норадреналина на рецепторы сердца и сосудов. Блокада способствует расширению сосудов и уменьшению сердцебиения.
В 1949 году ученые выяснили, что стенки кровеносных сосудов и ткани сердца содержат несколько разновидностей рецепторов, реагирующих на адреналин и норадреналин:
- Альфа 1, альфа 2.
- Бета 1, бета 2.
Рецепторы под воздействием адреналина вырабатывают импульсы, под действием которых происходит сужение сосудов, учащение пульса, повышение давления и уровня глюкозы, расширение бронхов. У людей с аритмией и гипертонией такая реакция увеличивает вероятность гипертонического криза и сердечного приступа.
Открытие рецепторов, изучение механизма их работы послужило основой к созданию нового класса медикаментов для лечения гипертонии:
- альфа-адреноблокаторы;
- бета-адреноблокаторы.
Основную роль для лечения артериальной гипертензии играют бета-адреноблокаторы, альфа-блокаторы имеют вспомогательное значение.
Альфа-адреноблокаторы
Все препараты этого вида делятся на 3 подгруппы. В основе классификации механизм воздействия на рецепторы: селективный - блокировка одного вида рецепторов, неселективный - блокировка обеих видов рецепторов (альфа 1, альфа 2).
При артериальной гипертензии необходимо блокировать рецепторы типа альфа1. Врачи для этой цели назначают альфа 1-адреноблокаторы:
- Доксазозин.
- Теразозин.
- Празонин.
Эти лекарства имеют небольшой перечень побочных эффектов, один существенный недостаток и несколько достоинств:
- оказывают положительное влияние на уровень холестерина (общего), чем сдерживают развитие атеросклероза;
- их неопасно принимать людям, страдающим диабетом, при употреблении содержание в крови сахара остается неизменным;
- снижается артериальное давление, при этом частота пульса увеличивается незначительно;
- мужская потенция не страдает.
Недостаток
Под воздействием альфа-блокатора происходит расширение всех видов кровеносных сосудов (крупных, мелких), поэтому давление снижается сильнее, когда человек находится в вертикальном положении (стоя). При употреблении альфа-блокатора у человека нарушается естественный механизм нормализации артериального давления при подъеме из горизонтального положения.
У человека возможен обморок при резком принятии вертикального положения. Когда он встает у него происходит резкое снижение давления, ухудшается питание головного мозга кислородом. Человек ощущает резкую слабость, головокружение, потемнение в глаза. В некоторых случаях обморок неизбежен. Он опасен только травмами при падении, так как после принятия горизонтального положения сознание возвращается, давление нормализуется. Такая реакция случается в начале лечения, когда больной принимает первую таблетку.
Механизм действия и противопоказания
После приема таблетки (капель, инъекции) в организме человека происходят следующие реакции:
- уменьшается нагрузка на сердце из-за расширения мелких вен;
- понижается уровень артериального давления;
- кровь циркулирует лучше;
- понижается уровень холестерина;
- нормализуется легочное давление;
- приходит в норму уровень сахара.
Практика применения альфа-блокаторов показала, что для некоторых больных есть риск инфаркта. Противопоказанием к приему являются болезни: гипотензия (артериальная), недостаточность почечная (печеночная), симптомы атеросклероза, инфаркт миокарда.
Побочные эффекты
Во время терапии альфа-блокаторами возможны побочные эффекты. Больной может быстро утомляться, его могут беспокоить головокружения, сонливость, быстрая утомляемость. Кроме этого, у некоторых пациентов после приема таблеток:
- повышается нервозность;
- нарушается работа ЖКТ;
- возникают аллергические реакции.
Необходимо побеседовать с врачом, если появились описанные выше симптомы.
Доксазозин
Активное вещество - доксазозина мезилат. Добавочные вещества магний, МКЦ, лаурилсульфат натрия, крахмал, сахар молочный. Форма выпуска – таблетки. Фасовка бывает двух видов: ячейковая от 1 до 5 в пачке, банка. Ячейковая упаковка может содержать 10 или 25 таблеток. Количество таблеток в банке:
После однократного приема средств эффект наблюдается через 2, максимум через 6 часов. Действие длится на протяжении 24 часов. Пища, принятая одновременно с Доксазозином, замедляет действие препарата. При длительном применении возможна гипертрофия левого желудочка. Выводят препарат почки и кишечник.
Теразозин
Действующее вещество гидрохлорид теразозина, таблетки выпускают двух видов - по 2 и по 5 мг. Одна пачка содержит 20 таблеток, упакованных в 2 контурные упаковки ячейкового типа. Препарат хорошо всасывается (усвоение 90%). Эффект наступает в течение часа.
Большая часть вещества (60%) выводится через ЖКТ, 40% - посредством почек. Теразозин назначают внутрь перорально, начинают с 1 мг при гипертонической проблеме, дозу плавно увеличивают до 10-20 мг. Рекомендуют всю дозу принимать перед сном.
Празонин
Активное вещество - празонин. Одна таблетка может включать 0,5 или 1 мг празонина. Назначают лекарство при высоком давлении. Активное вещество способствует расширению сосудов:
- артерий;
- венозных сосудов.
Максимального эффекта при однократном приеме нужно ожидать от 1 до 4 часов, длится 10 часов. У человека может возникать привыкание к лекарству, при необходимости увеличивают дозу.
Бета-блокаторы
Бета-адреноблокаторы при гипертонии оказывают больным реальную помощь. Их включают в схемы лечения больных. При отсутствии аллергических реакций и противопоказаний лекарство подходит большинству людей. Прием таблеток-блокаторов уменьшает сопутствующие гипертонии симптомы, служит ей хорошей профилактикой.
Вещества, входящие в состав, блокируют негативное влияние на сердечную мышцу:
- понижают давление;
- улучшают общее состояние.
Отдавая предпочтение таким медикаментам можно не опасаться гипертонических кризов и инсульта.
Виды
Список лекарств от гипертонии широк. В него входят препараты селективные и неселективные. Селективность - это выборочное влияние только на один вид рецепторов (бета 1 или бета 2). Неселективные средства влияют одновременно на оба вида бета-рецепторов.
При приеме бета-блокаторов у больных наблюдаются следующие проявления:
- понижается частота сердечных сокращений;
- заметно снижается давление;
- тонус кровеносных сосудов становится лучше;
- замедляется образование тромбов;
- ткани организма лучше снабжаются кислородом.
На практике широко применяют бета-адреноблокаторы для лечения пациентов с артериальной гипертонией . Могут назначаться блокаторы кардиоселективные и некардиоселективные.
Перечень кардиоселективных бета-блокаторов
Рассмотрим описание нескольких наиболее популярных лекарств. Их можно приобрести без рецепта в аптеке, но самолечение может привести к серьезным последствиям. Прием бета-блокаторов возможен только после консультации врача.
Перечень кардиоселективных препаратов:
- Атенолол.
- Метопролол.
- Ацебутолол.
- Небиволол.
Атенолол
Препарат пролонгированного действия. На начальном этапе норма приема в сутки 50 мг, через некоторое время ее можно увеличить, максимальная суточная доза 200 мг. Спустя час после приема препарата больной начинает ощущать терапевтический эффект.
Лечебное действие длится на протяжении суток (24 часа). По прошествии двух недель необходимо посетить врача для оценки эффективности лечения препаратом. Давление к концу этого периода должно нормализоваться. Атенолол выпускается в виде таблеток по 100 мг, упакованных в банки по 30 штук или в ячейковые упаковки по 10 шт.
Метопролол
При приеме Метопролола происходит быстрое понижение давления, эффект возникает спустя 15 минут. Продолжительность терапевтического воздействия небольшая - 6 часов. Врач назначает кратность приемов от 1 до 2 раз в сутки по 50–100 мг за один прием. В сутки можно употреблять не более 400 мг Метопролола.
Выпускают средство в виде таблеток по 100 мг. Помимо действующего вещества метопролола, в них входят вещества вспомогательного характера:
- моногидрат лактозы;
- целлюлоза;
- магния стеарат;
- повидон;
- картофельный крахмал.
Вещество выводится из организма через почки. Помимо гипертонии, Метрополол эффективен в качестве профилактического средства при стенокардии, инфаркте миокарда, мигрени.
Ацебутолол
Суточная доза Ацебутолола 400 мг. Принимают ее за 2 раза. В ходе лечения врач может увеличить норму приема в сутки до 1200 мг. Наибольший лечебный эффект ощущают больные, у которых наряду с повышенным давлением диагностирована желудочковая аритмия.
Лекарство выпускают в двух видах:
- 0,5% раствор для инъекций в 5 мл ампулах;
- таблетки весом 200 или 400 мг.
Из организма Ацебутолол выводится через почки и ЖКТ спустя 12 часов после приема. Активное вещество может содержаться в грудном молоке. Это необходимо учитывать кормящим женщинам.
Небиволол
Можно оценивать результат действия препарата через 2 недели после начала приема. Помимо снижения давления, лекарство обладает антиаритмическим действием. К концу четвертой недели приема у больного должно установиться давление, к концу 2 месяца курсового приема оно должно стать стабильным.
Выпускают Небиволол в форме таблеток, упакованных в картонные коробки. Действующее вещество гидрохлорид небиволола. Выведение его из организма зависит от метаболизма человека, чем выше метаболизм, тем он выводится быстрее. Выведение происходит через ЖКТ и почки.
Суточная норма взрослого человека от 2 до 5 мг в сутки. После адаптации больного к препарату суточная доза может быть увеличена до 100 мг. Наибольшего эффекта достигают путем приема лекарственного средства в одно и то же время.
Препараты некардиоселективные
В группу некардиоселективных препаратов от давления входят следующие бета-адреноблокаторы:
- Пиндолол.
- Тимолол.
- Пропранолол.
Пиндолол назначают по схеме: 5 мг 3–4 раза в сутки. Возможно увеличение разовой дозы до 10 мг при 3-кратном приеме в течение суток. Этот препарат в умеренных дозах назначают больным с диагнозом сахарный диабет.
Тимолол при лечении гипертонии назначают при двухразовом приеме в дозе 10 мг. Если по состоянию здоровья возникает необходимость, то суточную дозу доводят до 40 мг.
Отменять прием бета-блокаторов нужно под контролем врача. У больного может резко подняться давление. Пациенту при отказе от приема рекомендуют постепенное уменьшение суточной дозы в течение месяца.













